فهرست مطالب
توصیه به انجام غربالگری، همیشه از سوی افراد متخصص انجام شده است. دلیل آن نیز این است که غربالگری به جلوگیری از ابتلا یا تشخیص زودرس یک بیماری کمک می کند. چراکه در صورت ابتلا یا تشخیص دیر هنگام، روند درمانی بسیار سخت تر می شود. تست پاپ اسمیر، به طور دقیق نوعی غربالگری محسوب می شود. از طرف دیگر در روند تشخیص بیماریهای مرتبط با دستگاه تناسلی زنانه نیز کاربرد دارد.
برای همین باید در مورد تست پاپ اسمیر، آگاهی لازم را داشت. از نحوه و نوع انجام آن تا زمان مناسب برای انجام آن و حتی افراد پرخطر که نیاز بیشتری به انجام آن دارند (با نظم و زمان کوتاه تر). به طبع داشتن اطلاعات کلی در مورد نتیجه یا تفسیر آن نیز می تواند به فرد کمک کند. در نهایت به یاد داشته باشید، مطالب ذکر شده برای آگاهی از این تست است. برای همین از تفسیر شخصی و یا خود درمانی پرهیز کنید.
تست پاپ اسمیر چیست؟
نام کوتاه تر آن “تست پاپ” یا “Pap Test” است. به طور کلی این تست برای تشخیص سلولهای پیش سرطانی یا سرطانی در غربالگری و تشخیص سرطان سرویکس یا دهانه رحم و همچنین در تشخیص بیماری HPV کاربرد دارد. در این تست پزشک، از دهانه رحم (توضیح در ادامه) نمونه برداری می کند. یعنی بخشی از منطقه را برمی دارد تا سلولهای آن زیر میکروسکوپ مورد بررسی قرار بگیرند. این تست زمان زیادی نمی گیرد و همچنین درد زیادی را برای بیمار ایجاد نمی کند.
HPV چیست؟ این ویروس بیشتر در اثر مقاربتهای جنسی از فرد دارای ویروس، منتقل می شود. این ویروس زمینه ساز سرطانهای مختلف دستگاه تناسلی در مردان و زنان است. اما ایجاد سرطان آن در زنان شایع تر و جدی تر است. خصوصا سرطان دهانه رحم یا سرویکس. یکی از علائم این ویروس نیز می تواند ایجاد زگیل در ناحیه تناسلی باشد. در عموم به “زگیل تناسلی” معروف است.
آناتومی و محل نمونه برداری تست پاپ اسمیر
همانطور که گفتیم از ناحیه سرویکس (Cervix) یا دهانه رحم نمونه برداری انجام می شود. اما دهانه رحم به چه محلی گفته می شود؟
در تصویر زیر به خوبی محل سرویکس نمایش داده شده است. دهانه رحم یا گردن رحم، ادامه باریک شده رحم است که در انتها به واژن ختم می شود. در واقع نوعی پل بین رحم و واژن است. در بالای تصویر نیز، تخمدانها را مشاهده می کنید.
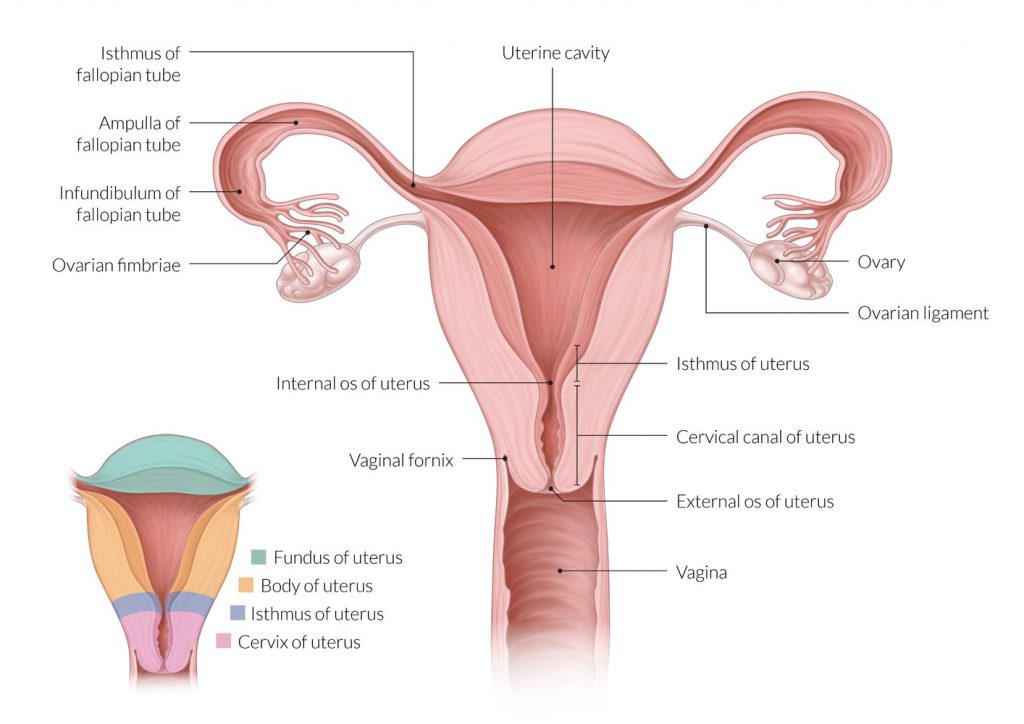
Vagina= واژن
Cervical Canal= دهانه یا گردن رحم
Ovary= تخمدان
Uterine Cavity= حفره رحم یا رحم
تست پاپ اسمیر در دختران باکره
یکی از دغدغههای اصلی در دخترانی که ازدواج نکرده اند، انجام تست پاپ اسمیر است. ممکن است پزشک برای اینکه به پرده بکارت فرد آسیبی وارد نشود، از روشهای جایگزین برای انجام غربالگری و تشخیص استفاده کند. هرچند که هیچکدام دقت تست پاپ را ندارند.
در ادامه اگر فرد احتمال آسیب به پرده بکارت را بپذیرد و تست توسط پزشکی باتجربه و حاذق انجام گیرد، احتمال آسیب به پرده بکارت کمتر می شود. از طرف دیگر با انجام معاینات دوره، دختران می توانند نیاز به تست پاپ اسمیر را کمتر کنند.
زمان انجام تست پاپ اسمیر
در منابع مختلف به طور دقیق به اینکه زنان در چه سنینی باید این تست را انجام دهند، اشاره شده است. اما برخی شرایط و بیماریها این روند را تغییر می دهند. یعنی فرد باید در سن کمتر یا در فواصل کوتاه تر تست را انجام دهد. پزشک نیز با توجه به این که فرد برای غربالگری تست انجام می دهد یا برای تشخیص و درمان بازههای تکرار تست را مشخص می کند.
به طور کلی پزشکان توصیه می کنند تست پاپ اسمیر از سن 21 سالگی به صورت روتین آغاز شود. حداکثر سن توصیه شده برای آغاز نیز 25 سال است. پیشنهاد می شود زنان تا سن 65 سالگی نیز به انجام روتین این تست، اقدام کنند. توصیه دیگر این است که تست پاپ و تست HPV همزمان انجام شوند. چراکه در واقع هر دو تست با همان نوع از نمونه برداری قابل انجام هستند. در کل در صورت عدم وجود تغییرات غیر طبیعی توصیه می شود هر 3 تا 5 سال (بسته به نوع و شرایط فرد طبیعی) تست تکرار شود. در جدول زیر به بیان دقیق تر زمان انجام تست می پردازیم:
- موارد ذکر شده در جدول برای غربالگری افرادی است که در تست آنها تغییرات غیر طبیعی دیده نشده است.
- برخی از بیماریها و مشکلات سبب می شود تا پزشک در فواصل کوتاه تر اقدام به تکرار تست کند (توضیح در ادامه).
- زنانی که رحم خود را خارج کرده اند یا به هر دلیلی سرویکس و رحم خارج شده است، نیازی به انجام این تست ندارند.
| سن | نحوه تکرار روتین تست |
| زیر 21 سال | عدم نیاز |
| 21 تا 29 سال | هر 3 سال یکبار |
| 30 تا 65 سال | هر 3 سال یا هر 5 سال همراه با انجام تست HPV |
| 65 سال به بالا | عدم نیاز (البته پس از مشورت با پزشک) |
چه کسانی باید تست پاپ دهند و چه کسانی در فواصل کمتر باید تست را تکرار کنند؟
- توصیه بر این است که زنان بین 21 تا 65 سال هر سه سال یکبار تست پاپ بدهند. توصیه دیگر این است که زنان بالای 30 سال هر 5 سال همراه با هر دو تست HPV و پاپ را باهم بدهند.
- در صورت داشتن برخی فاکتورهای خطرآور ممکن است پزشک، فواصل تست را کمتر کند.
- افرادی که تشخیص سرطان سرویکس یا وجود سلولهای پیش سرطانی در آنها داده شده است.
- زنان مبتلا به HIV یا ایدز.
- افرادی که دچار ضعف سیستم ایمنی هستند مانند افراد پیوند شده، شیمی درمانی شده و افرادی که به صورت طولانی مدت از کورتون استفاده کرده اند.
- زنانی که سابقه مصرف سیگار دارند.
زمان توقف انجام تست پاپ اسمیر
معمولا در دو مورد دیگر نیازی به انجام تستهای روتین نمی باشد. یکی با افزایش سن (حدود 65 سال به بالا) و دیگری خارج کردن کل رحم.
خارج کردن کل رحم یا هیسترکتومی
منظور از کل رحم، این است که تمام اجزا مرتبط با رحم خارج می شوند مثل دهانه رحم. البته دلیل خارج کردن رحم در ادامه تست موثر است. اگر به دلایل غیر از ایجاد سلولهای سرطانی، رحم خارج شده باشد، می توان تست پاپ را متوقف کرد. اما اگر خارج کردن به خاطر مشکلاتی سرطانی باشد، ممکن است پزشک همچنان به انجام تست اقدام کند.
افزایش سن
به طور کلی اگر جواب آخرین تست پاپ بعد از 65 سالگی منفی و طبیعی باشد، دیگری نیاز به انجام تست نیست. البته این موضوع هم نیاز به تایید پزشک دارد. ممکن است در زنانی که از لحاظ جنسی فعال هستند، پزشک همچنان به ادامه تست تاکید کند.
آماده شدن برای تست پاپ اسمیر
- روند انجام این تست، معمولا کم درد و ساده است. در طول انجام این تست نیاز است که خونسرد و آرام باشید.
- معمولا این تست در روزهای قاعدگی انجام نمی شود. اگر فرد در روز تست، دچار قاعدگی و خونریزی باشد، ممکن است پزشک تست را به روز دیگر موکول کند.
- روز قبل از انجام تست باید از انجام مقاربت جنسی، استفاده از محصولات اسپرم کُش، دوش گرفتن یا شست و شوی دستگاه تناسلی، استفاده از داروهای واژینال (داروهایی که برای درمان دستگاه تناسلی استفاده می شود) اجتناب کرد.
- تا هفته 24 بارداری انجام تست مشکلی ندارد. اما بعد از آن باید تا 12 هفته پس از زایمان صبر کرد. از هفته 24 به بعد بارداری، انجام تست کمی دردناک تر می شود.
انجام امور فوق برای این است که نتیجه تست دقیق تر باشد. چراکه این موارد ممکن است نتیجه تست را تحت تاثیر قرار دهند.
روش انجام تست پاپ
انجام این تست زمان کوتاهی می خواهد و از طرف دیگر درد زیادی را چه در حین انجام و چه بعد از آن ندارد. هرچند ممکن است بعد از تست فرد کمی احساس درد یا خونریزی اندکی داشته باشد.
برای انجام تست، فرد باید بر روی صندلی یا تخت مخصوص معاینه زنان، یعنی ” Stirrups” که در ایران به تخت معاینه ژنیکولوژی معروف است، دراز بکشد. این تخت با جایگاهی که برای پا دارد، سبب می شود تا پزشک دسترسی مناسبی به اندام تناسلی داشته باشد.
در ادامه پزشک با استفاده از وسیله ای به نام “اسپکولوم” واژن را باز کرده و با استفاده از یک براش یا وسیله ای مشابه از قسمت مورد نظر نمونه برداری می کند. سپس نمونه به آزمایشگاه پاتولوژی فرستاده می شود.
نتیجه تست پاپ
برگه یا نتیجه آزمایش که به پزشک تحویل داده می شود، توسط پزشک پاتولوژیست ثبت شده است. در واقع نتیجه بررسی نمونه ارسال شده است. برگه یا نتیجه ارائه شده از بخشهای مختلف تشکیل شده است که در ادامه آنها را بررسی می کنیم. اما در کل یا جواب تست “نرمال” است که معنی “منفی” نیز می دهد. این بدان معنا است که تا زمان بعدی تست پاپ، نیاز به درمان یا تکرار تست نیست. و یا اینکه جواب “عدم نرمال” است. این بخش شامل موارد مختلفی است که شکل و نوع “عدم نرمال” بودن را بیان می کند.
نتیجه ارائه شده توسط آزمایشگاه ممکن است شامل تعداد زیادی گزینه باشد که در صورت وجود اختلال، گزینه مربوطه، تیک می خورد یا ممکن است تنها پس از نوشتن بخش مورد نظر، وجود یا عدم وجود اختلال با ذکر جزئیات نوشته شود.
تفسیر تست پاپ اسمیر
همانطور که گفتیم، نتیجه تست از بخشهای مختلفی تشکیل شده است که هر کدام معنی خاصی دارد. در ادامه این بخشها را بررسی می کنیم.
مشخصات شناسایی یا Identify
برخلاف تصور که این بخش اصلا اهمیت ندارد، این بخش از اهمیت زیادی برخوردار است. حتما موقع دریافت برگه تست یا فایل اینترنتی آن، از صحیح بودن مشخصات خود، اطمینان حاصل کنید. نام پزشک، تاریخ و… نیز در این بخش ذکر می شود.
نوع نمونه یا Specimen Type
این بخش مربوط به روش نمونه گیری توسط پزشک است.
کیفیت نمونه ارسالی یا Specimen Adequacy
بسته به این که نمونه ارسالی شامل کدام بخشهای سرویکس است و سلامت نمونه چگونه بوده است، این بخش پر می شود. به طور مثال اگر نمونه با خون مخلوط شده باشد، این مورد ذکر میشود.
Satisfactory for evaluation: بیان رضایت از کیفیت نمونه ارسالی و تایید حضور یا عدم حضور بخش endocervical/transformation zone در نمونه ارسالی.
Unsatisfactory for evaluation: بیان عدم رضایت از کیفیت نمونه و همچنین دلیل یا علت پایین بودن کیفیت.
* endocervical/transformation zone component، محلی بین بافت رحم و واژن است که احتمال بیشتری برای سرطانی شدن دارد. وجود این منطقه در نمونه، به تشخیص دقیق تر کمک می کند.
نتیجه آزمایش یا Interpretation/Result
این بخش از نتیجه، از بخشهای مختلفی تشکیل شده است. هر بخش به طور دقیق مشکلات را در صورت وجود نشان می دهد. این تعداد از بخشهای متعدد برای دقیق تر شدن نتیجه آزمایش است.در ادامه به مرور هر قسمت می پردازیم.
Negative for intraepithelial lesion or malignancy
در صورت تیک خوردن این گزینه، یعنی جواب تست پاپ اسمیر منفی است. یعنی علائمی مبنی بر وجود سلولهای سرطانی و پیش سرطانی وجود ندارد.
Organisms
در این بخش بررسی بر روی باکتری، قارچ یا هر میکروارگانیسم دیگر صورت گرفته است. در صورت وجود هر یک، گزینه مربوطه تیک می خورد یا در نتیجه نوشته می شود. چند اصطلاح رایج در این بخش به شرح زیر است:
- Normal Flora: میکروارگانیسم خاصی دیده نشده است. تنها باکتریهای نرمال واژن یافت شدند.
- Trichomonas vaginalis: نوعی انگل است، که می تواند سبب عفونت واژن شود.
- Candida: نوعی قارچ به حساب می آید.
- Cellular changes consistent with herpes simplex virus (HSV): به علت وجود ویروس هرپس، تغییراتی در بافت و سلولها ایجاد شده است.
Inflammation
یکی از شایع ترین علائم در تست پاپ است. به معنی التهاب است، یعنی ایجاد قرمزی و تورم در محل نمونه. در جواب تست با 3 حالت میزان التهاب بیان می شود.
- Mild یا خفیف
- Moderate یا متوسط
- Severe یا شدید
other non-neoplastic findings
این بخش نیز به معنی تغییرات غیر سرطانی در سلولهای نمونه است. ممکن است در برخی از نتایج این بخش وجود نداشته باشد.
Epithelial Cell Abnormalities
این بخش به بررسی تغییرات ایجاد شده در سلولهای نمونه می پردازد. اهمیت این بخش در تشخیص سرطان بسیار زیاد است. قبل از توضیح زیرمجموعههای این بخش، باید با چند اصطلاح مربوطه آشنا شد.
هر بافتی در بدن انسان، دارای پوشش است. این پوشش در واقع مانند پوست آن بافت را احاطه کرده است. واژه “Epithelial” به معنی سطحی ترین لایه پوشاننده است. این لایه در سرویکس از دو نوع سلول تشکیل می شود. سلولهای غدهای یا Grandular که بالای سرویکس را می پوشانند و سلولهای سنگفرشی یا Squamous که پایین سرویکس را می پوشانند.
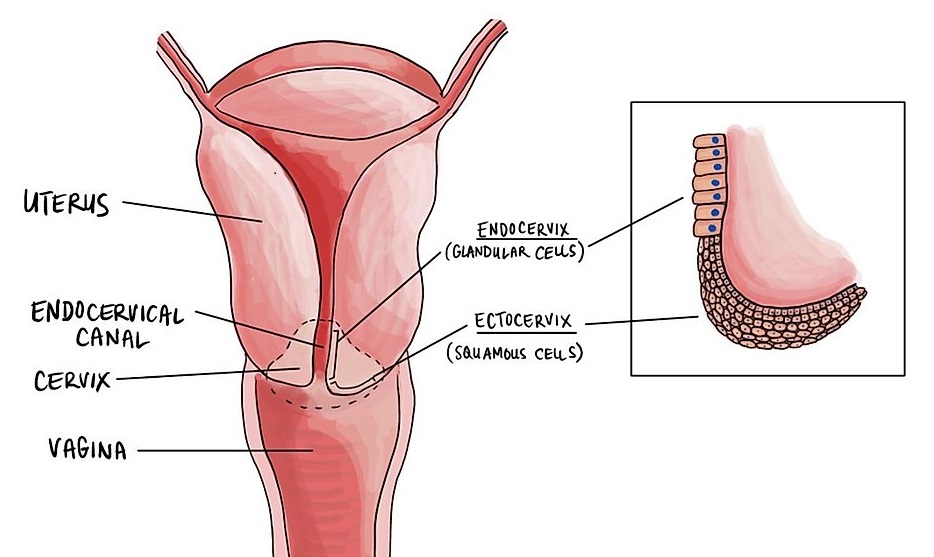
در جواب تست، اختلالات و مشکلات هر یک از این دو پوشش بررسی می شود. شایع ترین موارد ذکر شده در نتیجه به شرح زیر است:
Atypical squamous cells of undetermined significance (ASCUS)
یعنی تغییراتی در سلولهای سرویکس رخ داده است. اما نمی توان به طور دقیق گفت که چه عارضهای سبب این تغییرات است. پزشک باید با بررسی بیشتر به تشخیص برسد.همانطور که مشخص است، این تغییرات در سلولهای سنگفرشی رخ داده است.
معمولا HPV نقش شایعی در این رخداد دارد. این مورد جزو تغییرات خفیف و خوشخیم است.
ASC-H) Atypical squamous cells, cannot exclude HSIL)
از حالت قبل کمی پیشرفته تر است. تغییرات مشکوکی وجود دارند که نمی توان درجه بالا بودن این تغییرات را رد کرد و نیاز به بررسی بیشتر دارد.
LSIL) Low grade squamous intraepithelial lesion) یا درجه پایین
تغییرات پیش سرطانی در این مورد دیده شده است. احتمال ابتلا به سرطان در افرادی در این بخش مثبت بوده اند، کم است و در این مرحله فاصله تا سرطانی شدن اند، زیاد است. حتی ممکن است در افراد جوان تر این تغییرات خود به خود پسرفت کنند. این مورد می تواند نشان دهنده تماس فرد با HPV نیز باشد.
در صورت مثبت بودن این بخش باید بررسیهای بیشتر توسط پزشک صورت گیرد، تا امکان سرطانی شدن از بین رود.
HSIL) High grade squamous intraepithelial lesion) یا درجه بالا
در صورت مثبت بودن این بخش باید به صورت فوری بررسی شده و در صورت نیاز درمانهای لازم انجام گیرد. این شدیدترین نوع تغییرات سنگفرشی است. این نوع از تغییرات زودتر از مورد قبلی به سرطان تبدیل می شوند. در این مرحله پزشک از روشهایی مثل کولپوسکوپی برای ادامه روند تشخیصی استفاده می کند.
Squamous cell carcinoma
مثبت بودن یا وجود این عبارت در نتیجه، نشان از ایجاد سرطان دارد. پزشک در ادامه برای ارزیابی دقیق تر و تایید نتیجه باید روشهایی مثل کولپوسکوپی استفاده می کند.
Atypical glandular cells
سلولهای غدهای موکوس ترشح و رشد می کنند. این مورد نیز نیاز به بررسی دقیق تر دارد.
طبقه بندی CIN و Bethesda
ممکن است در برخی نتایج عبارت “CIN” نیز دیده شود. در واقع CIN یکی از سیستمهای طبقه بندی درجه تغییرات سلولی است. مواردی که در بالا ذکر شد، بر اساس سیستم Bethesda هستند. در شکل زیر می توانید تغییرات هر دو سیستم همراه با تغییراتی میکروسکوپی و بافتی مربوط به هر مرحله تماشا کنید. اما در کل:
CIN1: جزو تغییرات درچه پایین یا LSIL
CIN2 – CIN3: جزوه تغییرات درجه بالا یا HSIL قرار می گیرند.
اما موارد ذکر شده به صورت کلی هستند و هر کدام از این موارد تعریف و ویژگی خاص خود را دارند. در کل اما CIN مخفف “Cervical Intraepithelial Neoplasia” است. در واقع حالت پیش سرطانی سلولهای غیر نرمال سطح سرویکس را بررسی می کند.
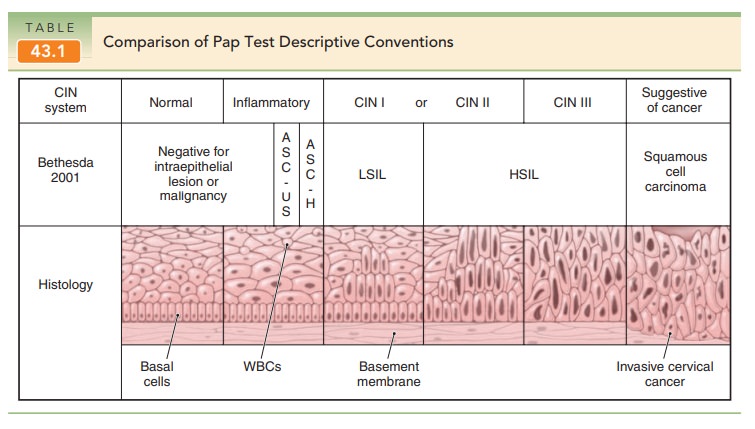
Histology= بافت شناسی (منظور تغییرات میکروسکوپی در هر مرحله)
نکته پایانی
تفسیر نتیجه تست پاپ اسمیر، امری دقیق و تخصصی است. برای تفسیر حتما به پزشک و متخصص مربوطه مراجعه کنید. چراکه حتی پس از تفسیر معمولا نیاز به انجام بررسی بیشتر از سوی پزشک است. تفسیر شخصی و نتیجه گیری بدون نظر پزشک تنها ممکن است سبب ایجاد دغدغه و استرس بی مورد شود.
سوالات متداول
بله، با توجه به جواب پاپ اسمیر و بررسیهای بیشتر پزشک می تواند به تشخیص برسد.
بعد از هفته 24 بارداری تا 12 هفته پس از زایمان
در دوره خونریزی و قاعدگی



