فهرست مطالب
یکی از مشکلاتی که هم در زنان و هم در مردان، دیده میشود، بیماری های مقاربتی است. اینگونه بیماریهای تنوع زیادی دارند. در بسیاری از موارد نیز ممکن است تا مدت زیادی علائم واضح بیماری بروز نکند. یا فرد خود احساس بیماری نکند. علیرغم اینکه هم مردان و هم زنان شانس ابتلا به این قبیل از بیماریها را دارند، بیماری های مقاربتی یا «STI» یا «STD» در زنان مشکلات جدیتری را ایجاد میکنند (به خاطر سیستم تناسلی و تولید مثلی پیچیده در زنان). همانطور که گفتیم تنوع این بیماریها زیاد است. علائم هر کدام نیز با دیگری متفاوت است. اما به طور کلی علائمی وجود دارد که در اکثر آنان مشابه است که در ادامه به همه این موارد میپردازیم.
عوامل ایجاد کننده بیماریهای STI نیز متنوع اند. باکتریهای، ویروسها و انگلها از عوامل شایع ایجاد این نوع از بیماریها هستند. بیماری های مقاربتی سبب ایجاد سرطان نیز میشوند. حتی ممکن است در صورت عدم درمان به مرگ منجر شوند. برای همین داشتن اطلاعات، پیگری و پیشگیری مناسب به حل مشکلات ناشی از آنان کمک شایانی میکند. در ادامه با مجله سایت مو تن رو همراه باشید تا به صورت دقیق و جزئیتر مباحث مربوط به بیمارهای انتقالی از راه جنسی را بررسی کنیم.
تعریف بیماری های مقاربتی یا STD یا STI
در ابتدا از نام این بیماریها آغاز کنیم. این قبیل از بیماریها اکثرا از راه تماس جنسی منتقل میشوند. در ادامه راههای دیگر شانس انتقال را بالا میبرند را مرور میکنیم. نام انگلیسی آنان نیز «Sexually Transmitted Disease» یا «Sexually Transmitted Infection» است. در واقع به بیماریهایی که توسط میکروارگانیسمهایی چون باکتری، ویروس و… منتقل میشوند و در بدن علیه آنها واکنش التهابی ایجاد میشود را عفونت میگویند. برخی از انواع شایع این بیماریها شامل موارد زیر هستند:
- HIV
- کلامدیا
- هرپس تناسلی یا تبخال تناسلی
- HPV یا ویروس پاپیلومای انسانی یا زگیل تناسلی
- سیفیلیس یا سفلیس
- تریکومونیازیس
- گونوره آ یا سوزاک
- هپاتیت
علائم شایع در بیماری های مقاربتی
این علائم اختصاصی بیماری خاصی نیستند و تقریبا در همه بیماری های مقاربتی به چشم میخورند. حتی گاهی ممکن است این قبیل از بیماریها بدون علامت باشند و بیماری به طور اتفاقی تشخیص داده شود. حتی ممکن است زمانی که شریک جنسی فرد از بیماری خود با خبر شد، فرد به بیماری خود پی ببرد.
- زخم در ناحیه تناسلی، دهان یا رکتوم (مقعد)
- عفونت سرویکس (دهانه رحم) یا پیشابراه
- درد یا سوزش در هنگام دفع ادرار
- خروج ترشحات از آلت تناسلی مردان
- ترشحات غیر معمول و بد بو در زنان
- خونریزیهای غیر معمول از ناحیه تناسلی زنان
- درد در هنگام رابطه جنسی
- تورم و دردناک شدن غدد لنفاوی خصوصا در اطراف کشاله ران یا حتی ممکن است گسترش پیدا کند.
- درد در ناحیه پایینی شکم
- تب
- راش یا زخم پوستی یا خارش پوستی در ناحیه تنه، دست و پا
این علائم ممکن است از چند روز بعد از مواجه با میکروب تا سالها بعد آغاز شوند.
عوامل ایجاد کننده بیماری های مقاربتی جنسی
باکتری: گنوره آ / سیفیلیس / کلامیدیا از جمله بیماریهای ایجاد شده توسط باکتریها هستند.
ویروس: HPV /HIV / هرپس تناسلی یا تبخال تناسلی در اثر ویروس ایجاد میشوند.
انگل: تریکومونیازیس در اثر انگل ایجاد میشود.
برخی از بیماریهای دیگر نظیر هپاتیت A / B / C، عفونت شیگلا، عفونت ژیاردیا نیز از طریق ارتباط جنسی منتقل میشوند، اما بیشترین شانس انتقال آنها از طریق موارد دیگر است.
عوامل افزایش دهنده شانس ابتلا به بیماریهای STD (ریسک فاکتور)
عواملی مختلفی در افزایش شانس ابتلا دخالت دارند. اما بیشترین علل طبق انتظار مربوط به روابط جنسی است.
داشتن رابطه جنسی محافظت نشده و بیماری های مقاربتی
در ابتداییترین حالت استفاده از کاندوم به شکل غلط، خود سبب افزایش ریسک ابتلا میشود. در ادامه داشتن رابطه جنسی واژینال ( اندام تناسلی زنانه) یا مقعدی، بدون کاندوم خود سبب افزایش ریسک ابتلا خواهد شد.
رابطه دهانی نیز ریسک کمتری برای ابتلا دارد. اما بازهم نداشتن کاندوم یا هرگونه وسیله محافظتی دیگری خود میتواند ریسک ابتلا به بیماریهای STI را بالا ببرد.
ارتباط جنسی با شریکهای جنسی متعدد
طبیعتا افرادی که شرکای جنسی زیادتری دارند، در معرض امراض گوناگون قرار میگیرند.
سابقه ابتلا به بیماری های مقاربتی
داشتن سابقه در ابتلا به بیماریهای STI یا جنسی سبب میشود تا فرد راحتتر به این قبیل از بیماریها مبتلا گردد.
تجاوز جنسی
خشونت جنسی، تجاوز جنسی فارغ از ضربههای عاطفی به فرد، شانس فرد برای ابتلا به بیماریهای STI زیاد میکند. از طرف دیگر ریسک بارداری ناخواسته نیز زیاد میشود. در چنین مواقعی بسیار ممهم است که در اسرع وقت برای پیشگیری، درمان و دریافت حمایت عاطفی به پزشک مراجعه کرد.
سواستفاده از الکل و مصرف مواد مخدر
به طبع مصرف الکل و مواد مخدر، سبب ایجاد نقص در تصمیم گیری میشود. این نقص خود سبب میشود تا فرد بیشتر در معرض انجام کارهای ریسکی (مثل تماس جنسی حفاظت نشده و…) قرار بگیرد.
استفاده از مواد مخدر به شکل تزریقی یا سرنگ و سوزن مشترک
یکی از شایعترین راههای انتقال بیماریهایی نظیر HIV یا ایدز، هپاتیت B و C استفاده از سرنگ یا سوزن مشترک است.
سن
جوانان، خصوصا افراد بین 15 تا 24 سال به شدت در معرض ابتلا به بیماری های مقاربتی هستند. تقریبا نیمیاز افراد جدیدی که به این قبیل بیماری ها مبتلا میشوند، در این سن هستند.
انتقال عمودی یا از مادر به فرزند
بیماریهای STI میتوانند از مادر به فرزند منتقل شوند. بیماریهایی نظیر گنوره آ، کلامیدیا، سیفلیس، ایدز. این بیماری ها میتوانند مشکلات جدی را برای فرزند یا جنین ایجاد کنند که حتی ممکن است سبب مرگ شوند. برای همین مادران باید از نظر وجود چنین بیماریهایی غربالگری و در صورت نیاز درمان شوند.
روشهای انتقال (کلی) بیماری های مقاربتی
- اکثر این بیماری ها در اثر تماس پوست به پوست یا تبادل مایعات بدن انتقال مییابند.
- از طریق تماس جنسی مقعدی، واژینال و دهانی نیز منتقل میشوند.
- احتمال انتقال از راه رکتوم یا همان مقعد بیشتر است چراکه بافت مقعد راحت شکسته میشود.
تشخیص بیماری های مقاربتی
تشخیص STD توسط تستهای آزمایشگاهی صورت میگیرد. هر چند روشهای دیگری مثل نمونهبرداری، تست پاپ اسمیر و… نیز وجود دارند.
- آزمایش ادرار
- آزمایش خون
- نمونهگیری از زخم یا مایعات درون زخم و ورم
غربالگری بیماری های مقاربتی
به انجام تست برای تشخیص بیماری در افرادی که هیچ نشانهای از بیماری ندارند، غربالگری یا «Screening» گفته میشود. معمولا در زندگی روزمره بهای زیادی به انجام غربالگری این بیماریها داده نمیشود. اما افراد زیر شانس بیشتری برای ابتلا دارند و باید با نظر پزشک در بازههای مشخص شده از سوی وی یا بازه توصیه شده در منابع علمی تحت غربالگری قرار گیرند. موارد زیر، به صورت کلی توصیه شده است:
- انجام تست HIV برای تمامیافراد بین 13 تا 64 سال (خونی یا بزاقی) / در صورت داشتن ریسک بالای ابتلا، انجام سالیانه این تست.
- غربالگری مادران باردار.
- انجام روتین تست پاپ اسمیر.
- افراد مبتلا به HIV.
- زنان زیر 24 سال که از لحاظ جنسی فعال اند.
- افرادی که شریک جنسی تازه دارند یا شریک جنسی آنان مبتلا به یکی از بیماریهای مقاربتی است.
- افرادی که از نظر شریک و رابطه جنسی فعال هستند یا افرادی که شریک آنان از نظر جنسی فعال است.
- مردان و زنانی که سابقه ابتلا به بیماری های مقاربتی داشته اند.
پیشگیری از ابتلا به بیماری های مقاربتی
داشتن یک شریک جنسی
طبیعتا داشتن یک رابطه طولانی مدت یا داشتن یک شریک جنسی، خود سبب میشود تا ریسک ابتلا به این قبیل بیماریها کم شود.
به تاخیر انداختن فعالیت جنسی و دادن تست
در صورت جدایی، باید از سلامت خود و فرد مقابل (شریک یا پارتنر جدید) مطمئن بود و تا زمان اطمینان از عدم بیماری هر دو فرد، رابطه جنسی را به تاخیر انداخت. برای همین دادن تست و پیگیری وضعیت بسیار مهم است.
واکسن
استفاده از واکسن همیشه یکی از بهترین روشهای پیشگیری است. برای برخی از بیماریهای STI واکسن مناسب وجود دارد. بیماریهایی نظیر HPV یا زگیل تناسلی، هپاتیت A و هپاتیت B. واکسن هپاتیت B در بدو تولد به نوزاد در ایران زده میشود. هر دو مورد دیگر نیز از سوی سازمانهای جهانی توصیه شده است که در سنین مناسب تزریق گردند.
استفاده از وسایل محافظت کننده
استفاده از کاندومهای لاتکس سبب کاهش ریسک ابتلا در هر نوعی از رابطه جنسی میشود.
عدم مصرف الکل و مواد مخدر
تحت تاثیر قرار گرفتن با مواد ذکر شده، خود سبب میشود که فرد از انجام رفتارهای پرخطر ترسی نداشته باشد. این ریسک پذیری غیر منطقی احتمال ابتلا به بیماری هیای مقاربتی را بالا میبرد.
ارتباط با شریک جنسی
پیش از انجام رابطه جنسی بهتر از با طرف مقابل صحبت شود و روشهای داشتن رابطه ایمن بررسی شود.
ختنه در مردان
طبق نتایج حاصل از تحقیقات علمی، ختنه کردن آلت مردانه 60 درصد شانس انتقال ایدز یا HIV را از زن دارای این بیماری به مرد کاهش میدهد. همچنین این عمل سبب کاهش انتقال هرپس تناسلی و HPV میشود.
تشخیص و درمان بیماری در شریک جنسی
در صورت ابتلای یکی از زوجین به چنین بیماریهایی فرد دیگر نیز باید مورد تشخیص و ارزیابی قرار گیرد و در صورت نیاز، وی نیز درمان شود.
عوارض بیماری های مقاربتی
همانطور که گفتیم معمولا بیماری های منتقله از راه جنسی در مراحل اولیه دارای علامت خاصی نیستند. برای همین انجام غربالگری به موقع بسیار کمک کننده است. اما در کل عوارض شایع در بسیاری از بیماریهای STI به شرح زیر است:
- درد لگن یا در ناحیه لگن
- مشکلات باروری (ناباروری)
- درد مفاصل
- التهاب چشم
- مشکلات قلبی
- بیماری PID (Pelvic Inflammatory Disease) یا بیماری عفونت لگن
- سرطانهای مرتبط با بیماری های مقاربتی مثل سرطان دهانه رحم که در اثر HPV ممکن است ایجاد شود.
بررسی بیماری های مقاربتی شایع
همانطور که گفته شد، این قبیل از بیماری ها توسط باکتری، ویروس و انگل ها منتقل میشوند. در ادمه چند بیماری بسیار شایع که از راه جنسی منتقل میشوند (مهمترین روش انتقالشان ارتباط جنسی است) را بررسی میکنیم.
کلامیدیا
عفونت کلامدیایی، توسط باکتری به نام «کلامیدیا» منتقل میشود. شایعترین بیماری STI در سراسر کشور آمریکا است. این باکتری هم مردان و هم زنان را آلوده میکند. این عفونت میتواند در ارتباط واژینال، مقعدی و دهانی منتقل شود. حتی مادران دچار این عفونت نیز، این بیماری را به فرزند (در صورت بارداری) منتقل میکنند. ابتلا یکباره به این باکتری، اصلا سبب حفاظت دائمی نمیشود. یعنی فردی که یکبار به این عفونت مبتلا شده است، در صورت داشتن ارتباط محافظت نشده با فردی که این بیماری را دارد، ممکن است مجددا به این بیماری مبتلا شود.
این بیماری در زنان زیر 24 سال بیشتر دیده میشود. خصوصا افرادی که از لحاظ جنسی فعال هستند یا تنها یک شریک جنسی ندارند و یا ارتباط جنسی محافظت نشده دارند.
علائم کلامیدیا
از جمله مشکلات STD آن است که علائم آن بسیار دیر بروز میکنند یا حتی بروز نمیکنند. زمانی فرد متوجه داشتن بیماری میشود که فرد دیگری را آلوده کرده است. برای همین غربالگری در تشخیص زودهنگام این بیماری بسیار موثر است.
- علائم در زنان: سوزش در هنگام ادرار /ترشحات غیر طبیعی از واژن که ممکن با بوی بد همراه باشد / درد در هنگام رابطه جنسی
- علائم در مردان: سوزش ادراری / خروجترشحات از آلت تناسلی / درد و تورم بیضه ها (کمتر شایع) / خارش و سوزش اطراف خروجی آلت تناسلی
- ممکن است در صورت گسترش عفونت در بدن علائمی چون تب، تهوع ، درد شکم و… تظاهر کند. همچنین ممکن است مشکلات مقعدی مثل خونریزی و ترشح نیز دیده شود.
درمان کلامیدیا
درمان این بیماری به علت باکتریایی بودن، آنتی بیوتیک است که با نظر پزشک تجویز میشود. از طرف دیگر توصیه بر این است که تا 7 روز پس از پایان درمان نیز از رابطه جنسی پرهیز شود. همچنین پس از پایان بیماری با نظر پزشک باید در یک بازه مشخص دوباره تست تشخیصی داده شود تا از عدم عود بیماری مطمئن شد.
گنورهآ یا سوزاک
این بیماری نیز توسط باکتری منتقل میشود. از راه تماس جنسی واژینال، مقعدی و دهانی نیز منتقل میشود. همچنین این باکتری میتواند دستگاه تناسلی، حلق و مقعد را درگیر کند.
علائم سوزاک
- علائم در زنان: معمولا علائم با شدت کمی آغاز میشوند. در ادامه اما با خونریزی بین دوران قاعدگی، افزایش ترشحات واژن و درد در هنگام ادرار همراه است. در صورت درمان نشدن نیز میتواند سبب عفونت لگن شود.
- علائم در مردان: درد در هنگام ادرار / خروج ترشحات از آلت تناسلی / در صورت درمان نشدن نیز میتواند سبب ایجاد مشکلات پروستات و بیضه شود.
تمام افرادی که از نظر سوزاک مورد بررسی، غربالگری و تست قرار میگیرند باید از نظر سایر بیماری های مقاربتی نیز بررسی شوند.
درمان سوزاک
درمان این بیماری نیز به واسطه آنتی بیوتیک است. مشکل اصلی این است که این بیماری به برخی از آنتی بیوتیک ها مقاوم شده است. برای همین باید با تجویز پزشک درمان دقیق و فوری برای آن صورت گیرد.
در تمام مشکلات STD یا بیماری های مقاربتی باید تشخیص و درمان بیماری در شریک جنسی نیز صورت گیرد.
هرپس یا تبخال تناسلی
این بیماری شباهتهایی به بیماری HPV نیز دارد. این بیماری اما از خانواده ویروس «HSV» ایجاد میشود. تفاوت اصلی آن با HPV، فارغ از متفاوت بودن ویروس ایجاد کننده، در ضایعات آن است. هرپس سبب ایجاد تبخال میشود. اما HPV سبب ایجاد زگیل میشود.
این بیماری نیز علائم به شدت خفیفی دارد یا حتی ممکن است کاملا بی علامت باشد. معمولا زخم یا ضایعات در منطقهای ایجاد میشود که ویروس از آنجا وارد بدن شده است. ضایعات به شکل تاول هستند (تبخال). تبخالهای اطراف دهان نیز توسط همین خانواده از ویروس ایجاد میشود. تاولها ممکن است پاره شوند، خوب شوند و مجددا تشکیل شوند. روند عود مجدد ضایعات خصوصا در یک سال اول ابتلا به ویروس شایع است. این ویروس در نوزادان تازه متولد شده و افراد دارای نقص سیستم ایمنی خطر بیشتری دارد.
از طرف دیگر با گذر زمان مقدار ویروس در بدن، علائم آن کمتر میشود. اما این ویروس سخت از بدن دفع میشود و ممکن است برای تمام عمر در بدن باشد ولی علائمش از بین برود یا بسیار خفیف شود (ایجاد تبخال و…).
علائم بیماری
- زخم، تبخال یا تاول در ناحیه تناسلی، مقعد، ران، بیضه، باسن، گردن رحم، مجرای ادراری.
- ممکن است در اوایل بیماری احساسی شبیه به سرماخوردگی در فرد ایجاد شود. علائمیمثل سردرد،تب و درد عضلانی.
- از اولین علائم نیز میتوان به درد و خارش اشاره کرد. کم کم محل به شکل برآمدگی قرمز دیده میشود و ممکن است این برآمدگی پاره شود. سپس ممکن است حالت زخم به خود بگیرد و در ادامه خوب شود. ممکن است روند هی تکرار شود (عود).
درمان هرپس تناسلی
- از آنجایی که این ویروس ممکن است در بدن به صورت نهفته وجود داشته باشد، برای درمان حالت نهفته آن دارویی وجود ندارد. توصیه در این موارد به تقویت سیستم ایمنی است تا ویروس در هنگام ضعف سیستم ایمنی شروع به فعالیت نکند (از حالت نهفته به فعال تبدیل نشود).
- در روزهای اول میتوان از داروهای ضد ویروس استفاده کرد.
- استفاده از مسکن برای کاهش درد موثر است.
- زخم و ضایعات باید خشک و تمیز نگه داشته شوند.
- حمام آب گرم در روزهای اولیه بیماری میتواند کمک کننده باشد.
ویروس پاپیلومای انسانی یا HPV یا زگیل تناسلی
یکی از شایعترین و مسریترین بیماری های مقاربتی و جنسی است. سویههای مختلفی از این ویروس (حدود 200 نوع) از آن کشف شده است. حدود 40 نوع از آنان به صورت مستقیم در روابط جنسی امکان انتقال دارند. تمام سویههای این ویروس خطرناک نیستند. برخی از سویهای آن سبب ایجاد سرطان میشوند خصوصا در زنان. در کل این ویروس به دو صورت طبقه بندی میشود:
- کم خطر: سویههای کم خطر که اکثر سویههای این ویروس را نیز تشکیل میدهند، معمولا سبب ایجاد زگیل در نواحی تناسلی، گلو، مقعد و دهان میشوند.
- پر خطر: این سویههای در طولانی مدت سبب ایجاد سرطان میکنند. شایعترین سرطان نیز سرطان دهانه رحم یا سرویکس است. اما ممکن است سرطانهای دیگری نیز ایجاد کنند. معمولا سویههای 16 – 18 – 31 – 33 – 45 – 52 – 58 جزو سویههای پر خطر طبقه بندی میشوند.
این ویروس معمولا به صورت خود به خودی دفع میشود و مشکلات حاصل از آن بهبود پیدا میکند. اما در صورت ماندگاری طولانی مدت ممکن است سبب ایجاد تغییرات سلولی (پایه ایجاد سرطان) شوند.
علائم بیماری زگیل تناسلی
معمولا سویههای کم خطر که به ندرت ایجاد سرطان میکنند، همراه با زگیل هستند. زگیلها علائم این بیماری تلقی میشوند. سویههای پرخطر اما معمولا بی علامت هستند. برای همین انجام تستهای غربالگری مثل غربالگری سرطان دهانه رحم یا تست HPV و یا تست پاپ اسمیر بسیار کمک کننده است.
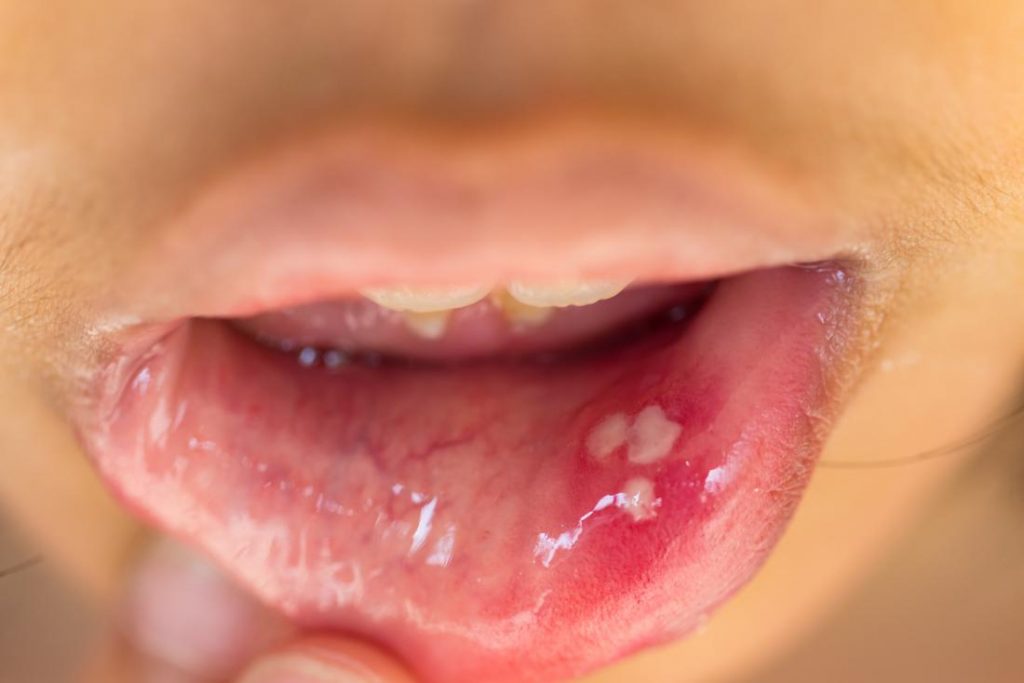
درمان زگیل تناسلی
مانند اکثر بیماریهای ویروسی داروی خاصی برای از بین بردن خود ویروس وجود ندارد (چند نوع داروی ضد ویروس و دارو برای درمان علامتها وجود دارد). بیماری خود به خود روبه بهبود میرود. تنها باید آن را کنترل کرد و اجازه ایجاد سرطان و مشکلات جدیتر را نداد. برای درمان زگیلهای تناسلی نیز روشهایی وجود دارد که باید تحت نظر پزشک انجام شود. این موارد شامل درمان دارویی، فریز کردن، سوزاندن و جراحی زگیل است.
درمان تغییرات سلولی و سرطان نیز مانند درمانهای روتین و مورد تایید دیگر تغییرات سلولی و سرطان ها (به دلایل دیگر غیر از HPV ) است.
پیشگیری از زگیل تناسلی
- داشتن رابطه محافظت شده، مثل استفاده از کاندوم لاتکس میتواند ریسک انتقال را کم کند.
- استفاده از واکسن HPV نیز یکی دیگر از روشهای خوب پیشگیری است. هر چند توصیه مراجع جهانی بهداشت به تزریق واکسن از سنین پایین (کودکی) است.
سیفیلیس یا سفلیس
این بیماری نیز توسط باکتری ایجاد میشود. این بیماری ناحیه تناسلی، لبها، دهان و مقعد را در هر دو جنس زن و مرد درگیر میکند. این بیماری از مادر به نوزاد نیز منتقل میشود و برای حیات نوزاد نیز تهدید کننده است.
در کل این بیماری دارای 4 مرحله است. در ادامه به مرور این 4 مرحله میپردازیم.
مرحله اول: در اولین مرحله معمولا اولین علامت شامل یک زخم کوچم بدون درد (شانکر) است. این علامت بین 10 تا 60 روز پس از انتقال عفونت ایجاد میشود. این علامت بین 3 تا 6 هفته بعد از ایجاد به صورت خود به خودی بهبود پیدا میکند. علیرغم از بین رفتن زخم و علائم ممکن است بیماری زمینهای باقی بماند.
مرحله دوم: بین 4 تا 8 هفته پس از علائم مرحله اول، علائم مرحله دوم شروع میشود. بارزترین علائم مرحله دوم شامل راش یا ضایعات پوستی قرمز یا قهوهای رنگ بر روی کف دست و پا هستند. سایر علام نیز شامل:
- تب
- درد عضلانی
- کاهش وزن
- خستگی
- مشکلات غدد لنفاوی
- سرد درد و… .
این ضایعات نیز در صورت عدم درمان بین 2 تا 6 هفته بعد از آغاز (مرحله دوم) رفع میشوند و بیماری وارد مرحله سوم میشود.
مرحله سوم (سفلیس نهفته): در این مرحله بیماری وارد فاز بدون علامت شده است، ممکن است تا چند سال هم این وضعیت ادامه داشته باشد. در این مرحله هیچ گونه علائمی از وجود بیماری وجود ندارد. در ادامه ممکن است علائم هیچگاه دوباره ظاهر نشوند و یا اینکه بیمار وارد مرحله چهارم یا فاز ثالثیه بیماری شود. با گذشت بیشتر زمان، احتمال انتقال عفونت نیز به مرور کمتر میشود.
مرحله چهارم: طبق آمار، یک سوم از بیماران درمان نشده، وارد این مرحله میشوند. اگرچه در این مرحله قدرت سرایت بیماری کم است اما ممکن است به علت پخش شدن عفونت در بدن مشکلات به شدت جدی برای بیمار ایجاد شود. برخی از مشکلات این مرحله شامل:
- آسیب به دستگاه عصبی مرکزی (CNS)
- مشکلات قلبی و عروقی
- ناهنجاری چشمی
- ناهنجاری شنوایی

درمان و پیشگیری از سیفیلیس یا سفلیس
- درمان این بیماری نیز استفاده از آنتی بیوتیک است. سفلیس پاسخ خوبی به داروهای آنتی بیوتیک میدهد.
- استفاده از کاندوم لاتکس نیز شانس پخش و ابتلا به بیماری را کاهش میدهد.
تریکومونیازیس
یکی دیگر از بیماریهای شایع مقاربتی که توسط یک انگل ایجاد میشود. معمولا این بیماری بی علامت است اما در صورت وجود علائم، زمان آغاز آنان بین 5 تا 28 روز پس از ورود انگل به بدن است.
علائم بیماری
یکی از شایعتری علائم این انگل، ایجاد عفونت واژن در زنان است، علائم عفونت واژن به شرح زیر است:
- ترشحات سبز-زرد یا خاکستری از واژن
- بوی غیر عادی واژن
- درد و ناراحتی هنگام رابطه جنسی
- سوزش هنگام ادرار
- خارش، سوزش و زخم واژن و ناحیه تناسلی
معمولا مردان نیز علائم خاصی در صورت ابتلا به بیماری ندارند. اما در صورت ظهور، علائم به شرح زیر است:
- خارش یا سوزش داخل آلت تناسلی
- سوزش بعد از ادرار یا انزال
- خارج شدن ترشحات از آلت تناسلی
درمان بیماری
درمان اصلی این بیماری نیز آنتی بیوتیک است که توسط پزشک نوع مناسب آن تجویز میشود.
ایدز یا HIV (AIDS)
در ادامه به تفاوت بین HIV و ایدز میپردازیم. این بیماری توسط یک ویروس به انسان منتقل میشود.
تفاوت بین HIV و ایدز (AIDS) چیست؟
در عموم هر دو این موارد یکسان تلقی میشود. به زبان ساده ایدز مرحله آخر آلوده شدن با HIV است. به طبع همه افراد که با ویروس HIV آلوده میشوند، وارد مرحله آخر آلودگی یعنی «ایدز» نمیشوند.
HIV: این کلمه خلاصه شده عبارت « Human Immunodeficiency Virus» است. این ویروس سبب از بین بردن نوع خاصی از گلبولهای سفید بدن میشود. با همین روند این ویروس سیستم ایمنی بدن را ضعیف میکند. در ادامه بدن در مقابل عفونت و میکروبها کم دفاع میشود.
AIDS: خلاصه شده عبارت «Acquired ImmunoDeficiency Syndrome» است. ایدز مرحله پایانی ابتلا با ویروس است. در این مرحله سیستم ایمنی بدن به شدت آسیب دیده است.

راههای انتقال عفونت HIV
- داشتن تماس جنسی حافظت نشده (شایعترین راه انتقال).
- استفاده از سوزن مشترک.
- تماس با خون فردی که دارای HIV است.
- انتقال از مادر به فرزند در دوران بارداری، زایمان و شیردهی.
- افرادی که به بیماری مقاربتی دیگر مبتلا هستند،شانس بالاتری در ابتلا به HIV دارند.
علائم HIV
همانطور که گفتیم ایدز مرحله آخر این ویروس است. در کل میتوان عفونت با HIV را به 4 مرحله تقسیم کرد.
مرحله اول یا ایجاد عفونت: در این مرحله علائمی شبیه سرماخوردگی ممکن است دیده شود. در این مرحله ویروس در حال تکثیر در بدن است. علائمی مثل تب و لرز، ضایعات پوستی، سردرد، درد گلو و عضلانی و… .این علائم ممکن است بین چند روز تا چند هفته بعد از عفونت ایجاد شوند و سپس از بین روند.
مرحله دوم یا فاز بی علامت: در این مرحله علائم خاصی دیده نمیشود. فرد ممکن است احساس مریضی نکند یا احساس کند که مشکلش برطرف شده است. اما بیماری در حال ضعیف کردن سیستم ایمنی است. این مرحله ممکن است سالها طول بکشد (8 تا 10 سال). دراین زمان با انجام تست فرد میتواند متوجه عفونت خود با HIV شود.
مرحله سوم یا فاز علامت دار: در این مرحله به علت آسیب و ضعف سیستم ایمنی، عفونتهای فرصت طلب (میکروبهایی که از ضعف سیستم ایمنی استفاده میکنند) سبب ایجاد برخی علائم میشوند. مثل اسهال، خستگی، کاهش وزن، زخم دهانی و… .
مرحله چهارم یا اتبتلا به ایدز: در این مرحله سیستم ایمنی به شدت ضعیف شده است. تشخیص این مرحله توسط پزشک با توجه به تمامی جوانب مثل شدت ویروس، تستهای مربوطه و… است. با انجام به موقع درمان ها بیماری وارد این مرحله نمیشود. برای همین تشخیص زودهنگام و درمان مناسب بسیار مهم است.
پیشگیری
- انجام تست HIV
- استفاده از کاندوم لاتکس، داشته رابطه محافظت شده و پرهیز از روابط پر خطر.
- عدم استفاده از مواد مخدر تزریقی
- تست، غربالگری و درمان بیماری های مقاربتی
- آغاز درمان به موقع در صورت ابتلا
درمان HIV
برخلاف باور همگان که HIV هیچ درمانی ندارد، میتوان با تشخیص و درمان مناسب زندگی با کیفیت و زندگی (عمر) طولانی داشت. درست است که این بیماری ویروسی است، اما بازهم روشهای درمانی مناسب برای آن وجود دارد. نکته مهم تشخیص و درمان زودهنگام است. برای اطلاعات پزشک در مورد انواع درمان، دارو ها و روشهای تشخیصی با پزشک مشورت کنید.
هپاتیت
هپاتیت انواع مختلفی دارد و روشهای انتقال آن نیز بسیار متنوع است. طبیعتا بیشترین آسیب هپاتیت هم به کبد است. در این بین هپاتیت B و C از اهمیت بیشتری برخودار هستند. با توجه به تشخیص و دیگر موارد، درمان انواع هپاتیت نیز متفاوت است.
سوالات متداول در مورد بیماری های مقاربتی
سیفیلیس یا سفلیس
عفونت HIV یا ایدز
HPV یا زگیل تناسلی
هرپس تناسلی یا تبخال تناسلی
عفونت کلامیدیا
تریکومونیازیس
هپاتیت
بسیاری از این بیماری ممکن است بدون علائم بالینی باشند. در صورت ظهور علائم می توان به موارد زیر اشاره کرد:
نت سرویکس (دهانه رحم) یا پیشابراه
درد یا سوزش در هنگام دفع ادرار
خروج ترشحات از آلت تناسلی مردان
ترشحات غیر معمول و بد بو در زنان
خونریزیهای غیر معمول از ناحیه تناسلی زنان
درد در هنگام رابطه جنسی
تورم و دردناک شدن غدد لنفاوی خصوصا در اطراف کشاله ران یا حتی ممکن است گسترش پیدا کند.
درد در ناحیه پایینی شکم
تب
راش یا زخم پوستی یا خارش پوستی در ناحیه تنه، دست و پا
انجام تست HIV برای تمامیافراد بین 13 تا 64 سال (خونی یا بزاقی) / در صورت داشتن ریسک بالای ابتلا، انجام سالیانه این تست.
غربالگری مادران باردار.
انجام روتین تست پاپ اسمیر.
افراد مبتلا به HIV.
زنان زیر 24 سال که از لحاظ جنسی فعال اند.
افرادی که شریک جنسی تازه دارند یا شریک جنسی آنان مبتلا به یکی از بیماریهای مقاربتی است.
افرادی که از نظر شریک و رابطه جنسی فعال هستند یا افرادی که شریک آنان از نظر جنسی فعال است.
مردان و زنانی که سابقه ابتلا به بیماری های مقاربتی داشته اند.



